NEVEIKSMĪGI ĀRSTĒTIE PACIENTI – AR ZĀĻU DROŠUMU SAISTĪTAS PROBLĒMAS
Šajā sadaļā
Pazīmes
Daži neveiksmīgi ārstētie šizofrēnijas pacienti piedzīvo antipsihotisko (AP) līdzekļu blakusparādības.1 Šiem pacientiem var būt nepieciešama medikamenta maiņa.1 Sakarā ar slikto līdzestību, kura galvenokārt veidojas blakusparādību dēļ, šai pacientu populācijai raksturīga lielāka veselības stāvokļa nestabilitāte un augsts recidīvu risks, pat pacientiem, kuriem citādi ir vērojama atbildes reakcija uz ārstēšanu.1
Nepanesamas AP līdzekļu blakusparādības, ko izraisījis viens AP līdzeklis vai vairāku medikamentu kombinācija, var veicināt pacienta veselības stāvokļa pasliktināšanos.2 Smagas AP līdzekļu blakusparādības ir hiperprolaktinēmija un ar to saistītā seksuālā disfunkcija vīriešiem un sievietēm.3 Bieži sastopama antipsihotisko līdzekļu blakusparādība ir kardioloģiskās problēmas, piemēram, QT intervāla pagarināšanās, un tās ir saistītas ar nāves risku: pēkšņu kardiālu nāvi AP līdzekļu lietotājiem novēroja divas reizes biežāk nekā vispārējā populācijā.4 Lai gan tādas metabolās blakusparādības kā hiperlipidēmija (holesterīna un triglicerīdu līmeņa paaugstināšanās asinīs), hiperglikēmija, cukura diabēts un svara pieaugums, iepriekš novēroja arī pirmās paaudzes antipsihotiskajiem līdzekļiem, otrās paaudzes antipsihotiskajiem līdzekļiem tās ir vēl izteiktākas.5 Šīs blakusparādības var veicināt nelīdzestību ārstēšanai, tādējādi kļūstot par vienu no ārstēšanas neveiksmju cēloņiem.5 Sedācija ir bieži ziņota AP līdzekļu blakusparādība, kas ir saistīta ar sliktu līdzestību ārstēšanai.4 Akatīzija ir vēl viena blakusparādība, kas bieži attīstās pacientiem, kuri lieto pirmās paaudzes AP līdzekļus.5
Klīniskā pārvaldība
Ārstēšanas mērķi neveiksmīgi ārstētiem pacientiem, kuriem novērotas ar zāļu drošumu saistītas problēmas, ir mazināt blakusparādības, piemēram, hiperprolaktinēmiju, seksuālo disfunkciju3, smagas kardioloģiskās blakusparādības4, metabolās izmaiņas5, sedāciju4, EPS un akatīziju.5 Šādos gadījumos parasti ir nepieciešama AP līdzekļa maiņa.1
Lai gan AP līdzekļi ir atzīti par veicinošu faktoru, arī fiziskās aktivitātes trūkumam un neveselīgiem ēšanas paradumiem ir svarīga nozīme aptaukošanās, cukura diabēta un metabolā sindroma veicināšanā.2 Tāpēc intervences, kas vērstas uz dzīvesveida maiņu, tostarp veselīgu ēšanas paradumu un regulāras fiziskās aktivitātes ieviešanu, varētu palīdzēt mazināt šos nopietnos veselības traucējumus.2 Pētījumi liecina, ka intervences, kas vērstas uz dzīvesveida maiņu, efektīvi darbojas pret aptaukošanos, un tas savukārt palīdz mazināt cukura diabēta, hiperglikēmijas un hiperlipidēmijas attīstības risku.2 Metabolās slimības veicina kardiovaskulāro slimību attīstību, tāpēc intervences, kas vērstas uz dzīvesveida maiņu, var mazināt arī pēdējo minēto veselības traucējumu risku.2
Kariprazīna nozīme to neveiksmīgi ārstēto pacientu ārstēšanā, kuriem novērotas ar zāļu drošumu saistītas problēmas
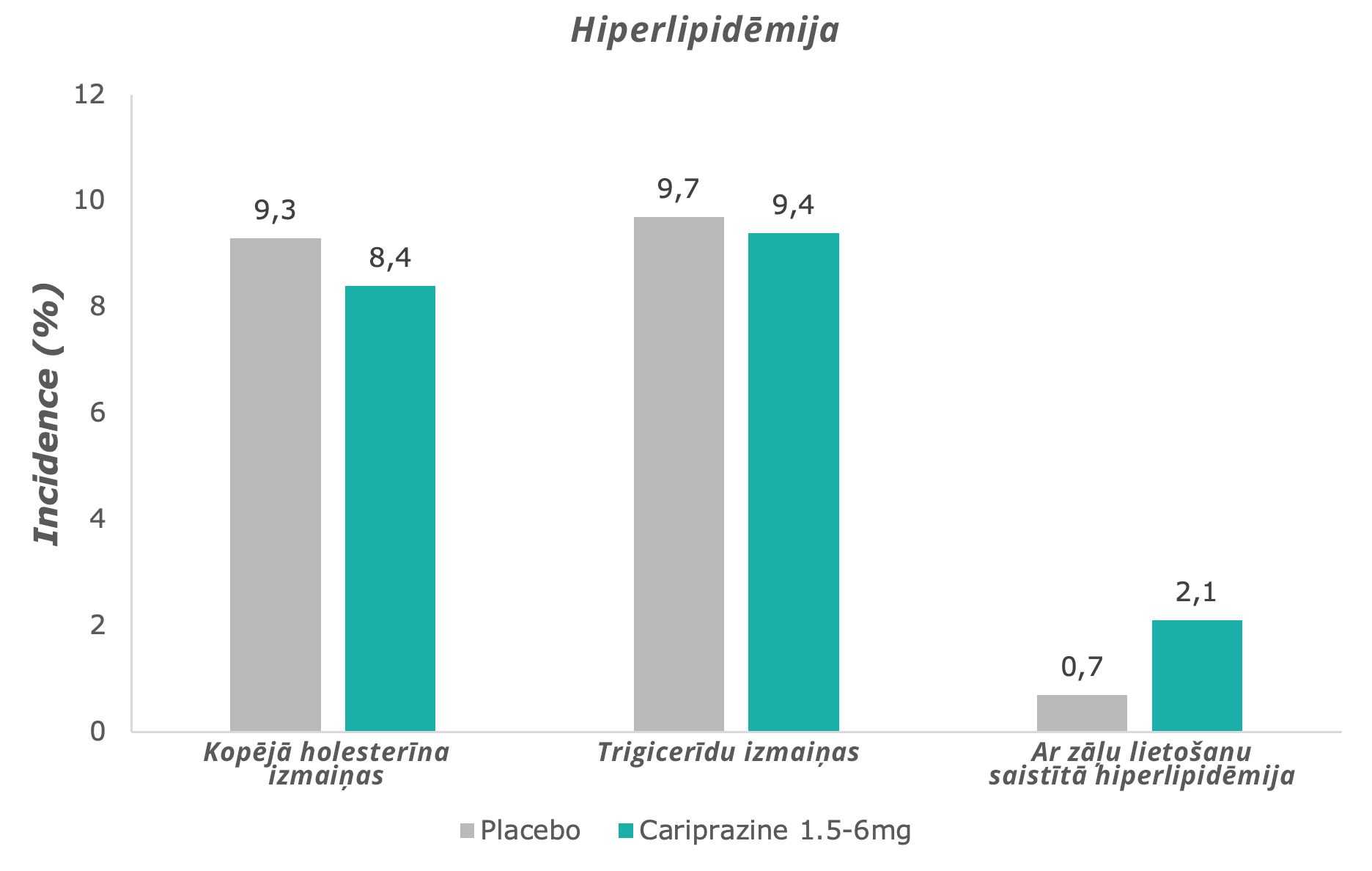
Kopumā kariprazīns ir labi panesams medikaments.⁶ Nedaudz vairāk kariprazīna lietotāju konstatēja izmaiņas kopējā holesterīna līmenī, bet izmaiņas triglicerīdu līmenī kariprazīna grupā novēroja tikpat bieži kā placebo grupā.7 Ar hiperlipidēmiju saistīto blakusparādību biežums visiem kariprazīna lietotājiem bija tikai nedaudz augstāks nekā placebo grupā.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
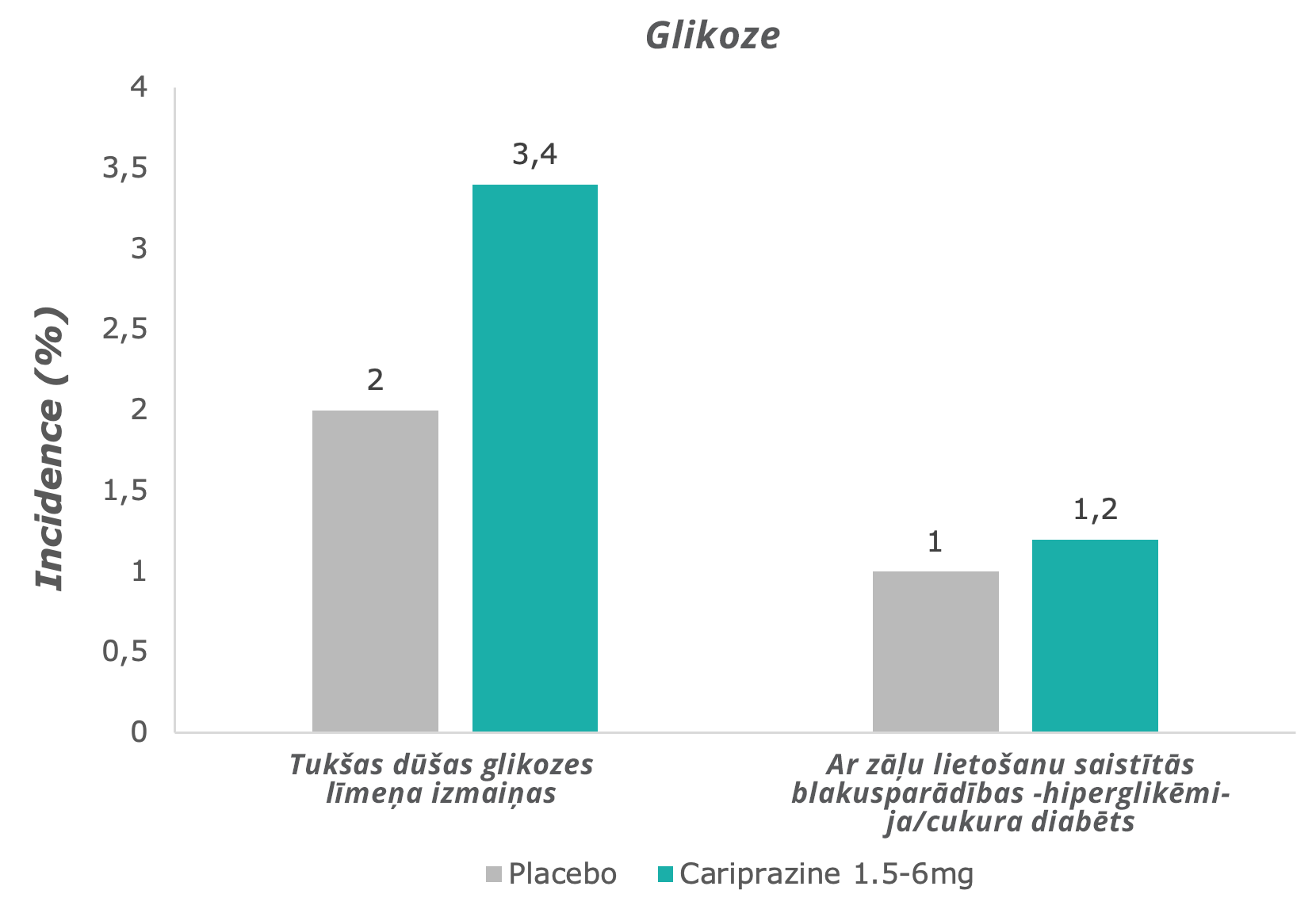
Salīdzinot ar placebo, kariprazīna grupā normāla tukšas dūšas glikozes līmeņa paaugstināšanos novēroja nedaudz lielākam pacientu skaitam – tomēr kariprazīna grupā šis līmenis laika gaitā saglabājas stabils.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
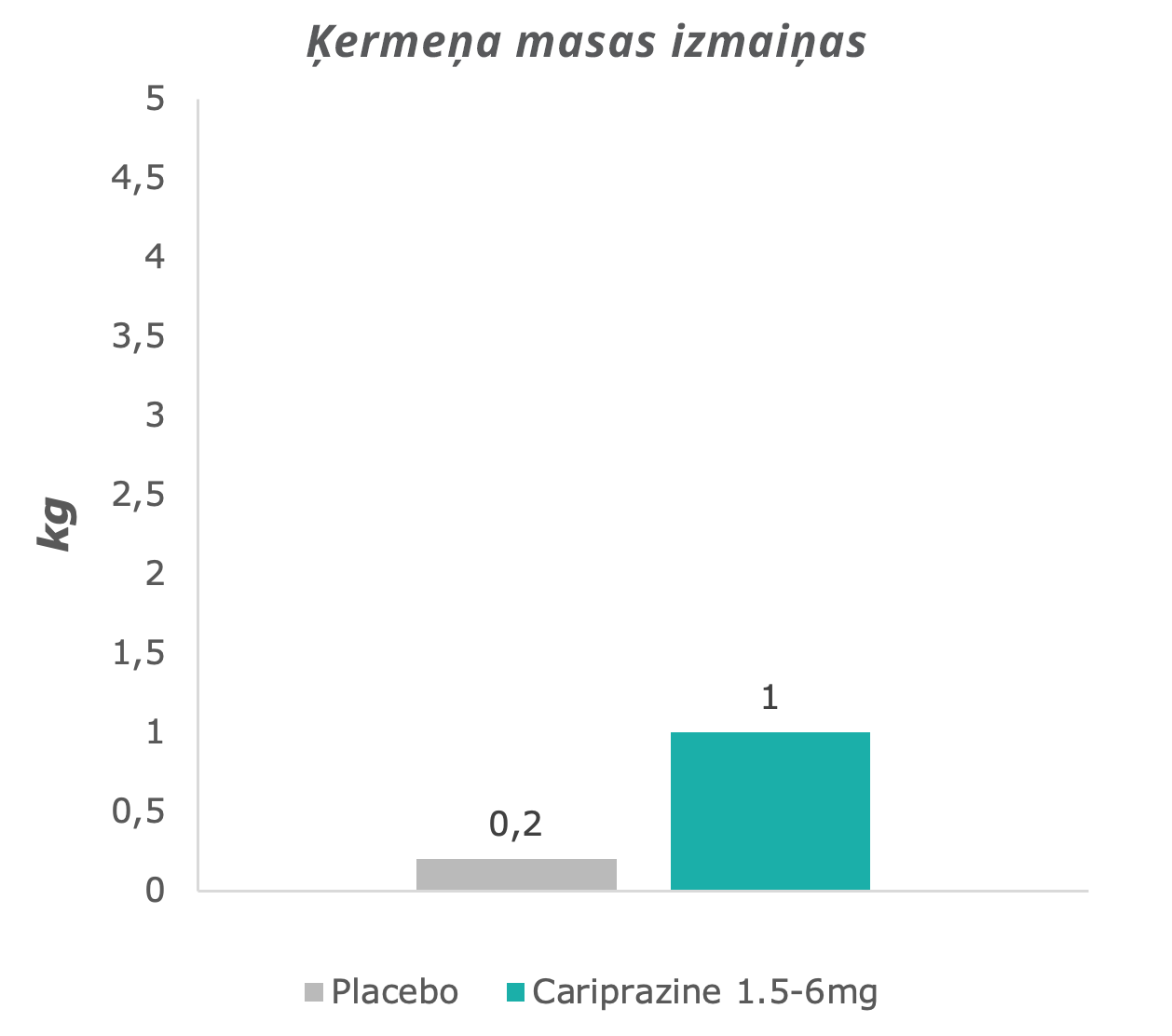
Kariprazīna grupā novēroja nedaudz lielākas ķermeņa masas izmaiņas nekā placebo grupā.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
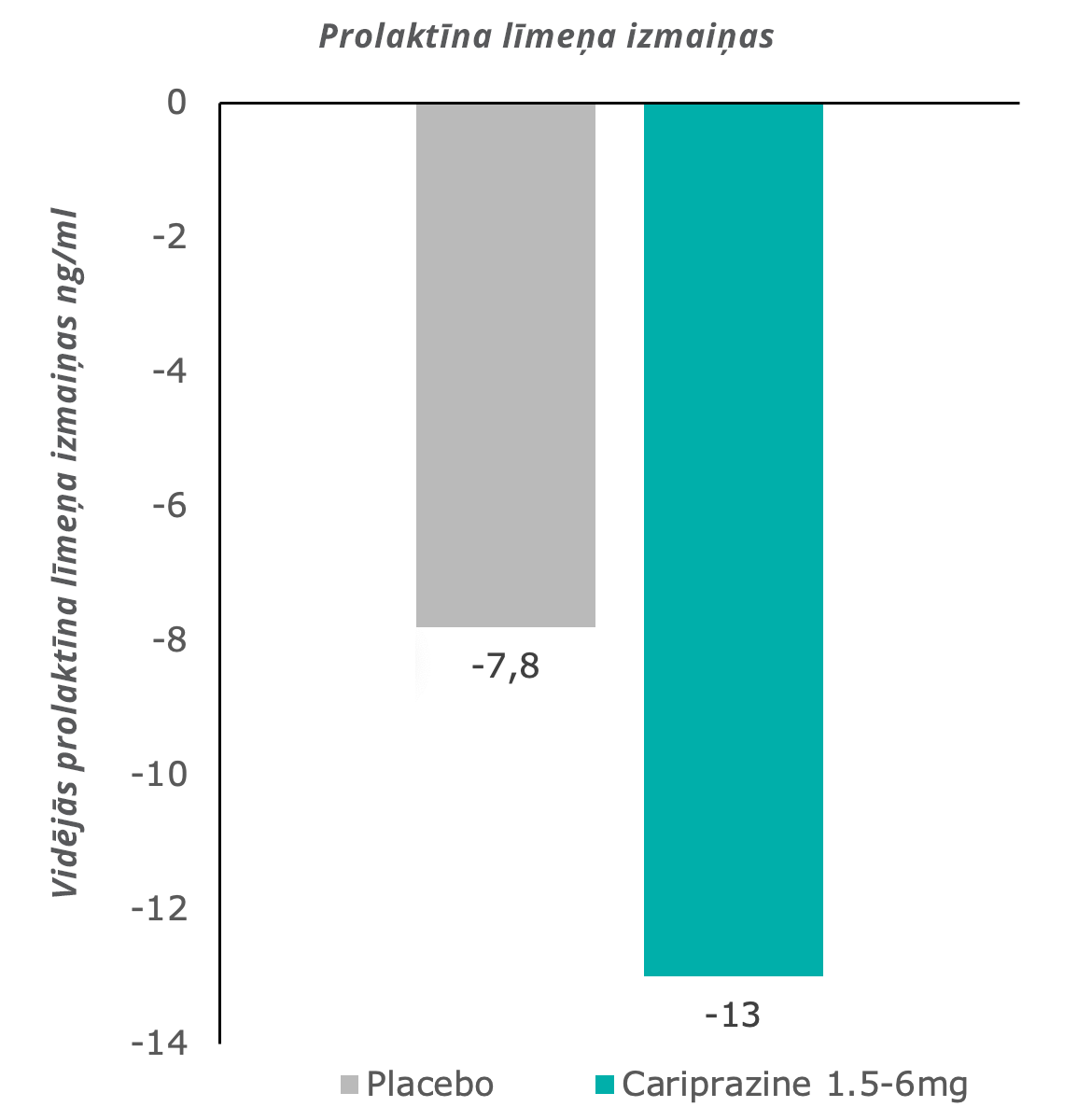
Kariprazīna lietotājiem nenovēroja hiperprolaktinēmiju: prolaktīna līmenis samazinājās līdz normālam.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
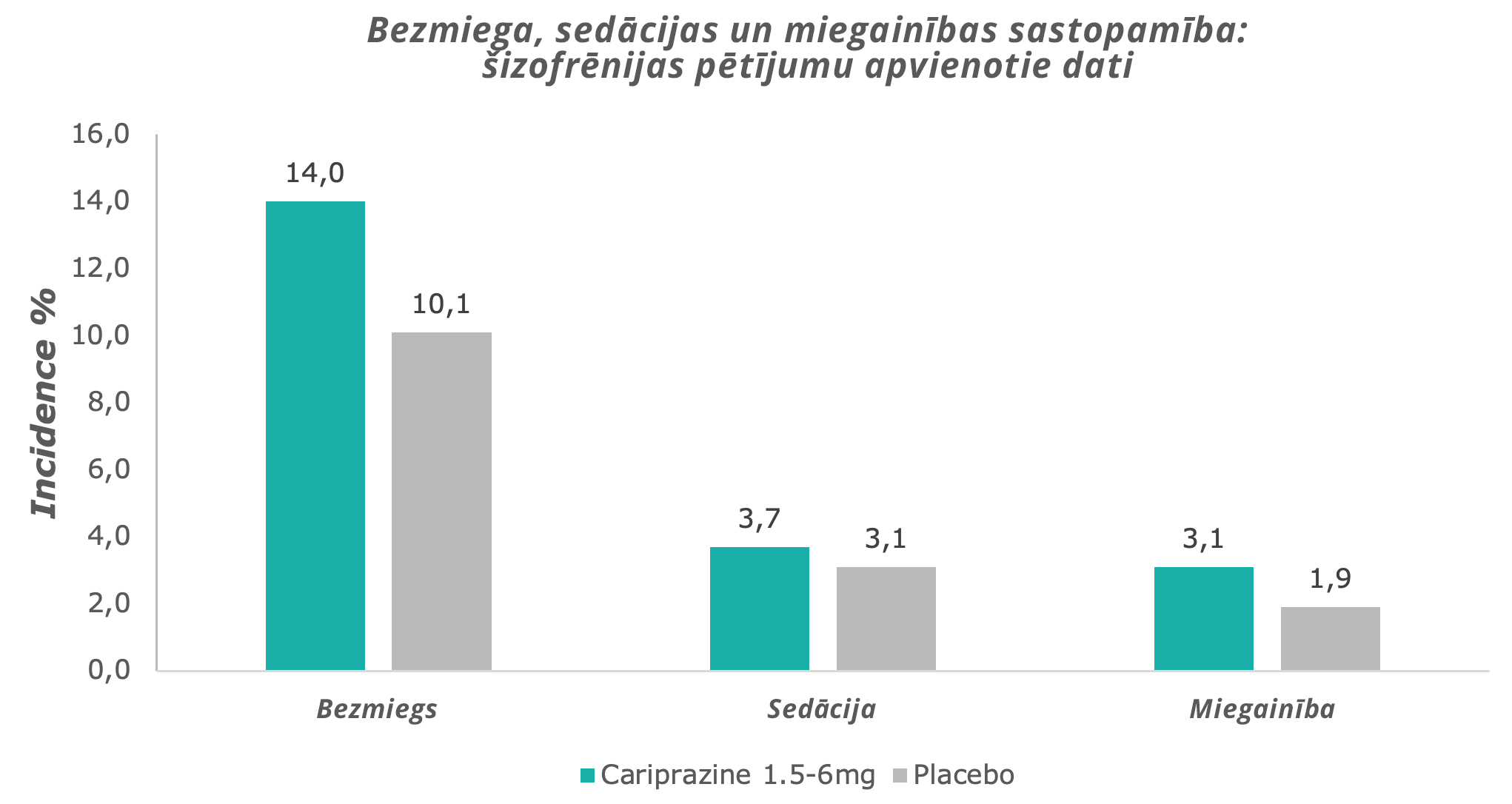
Kariprazīns reti izraisa sedāciju un miegainību, tam drīzāk ir aktivējoša iedarbība.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
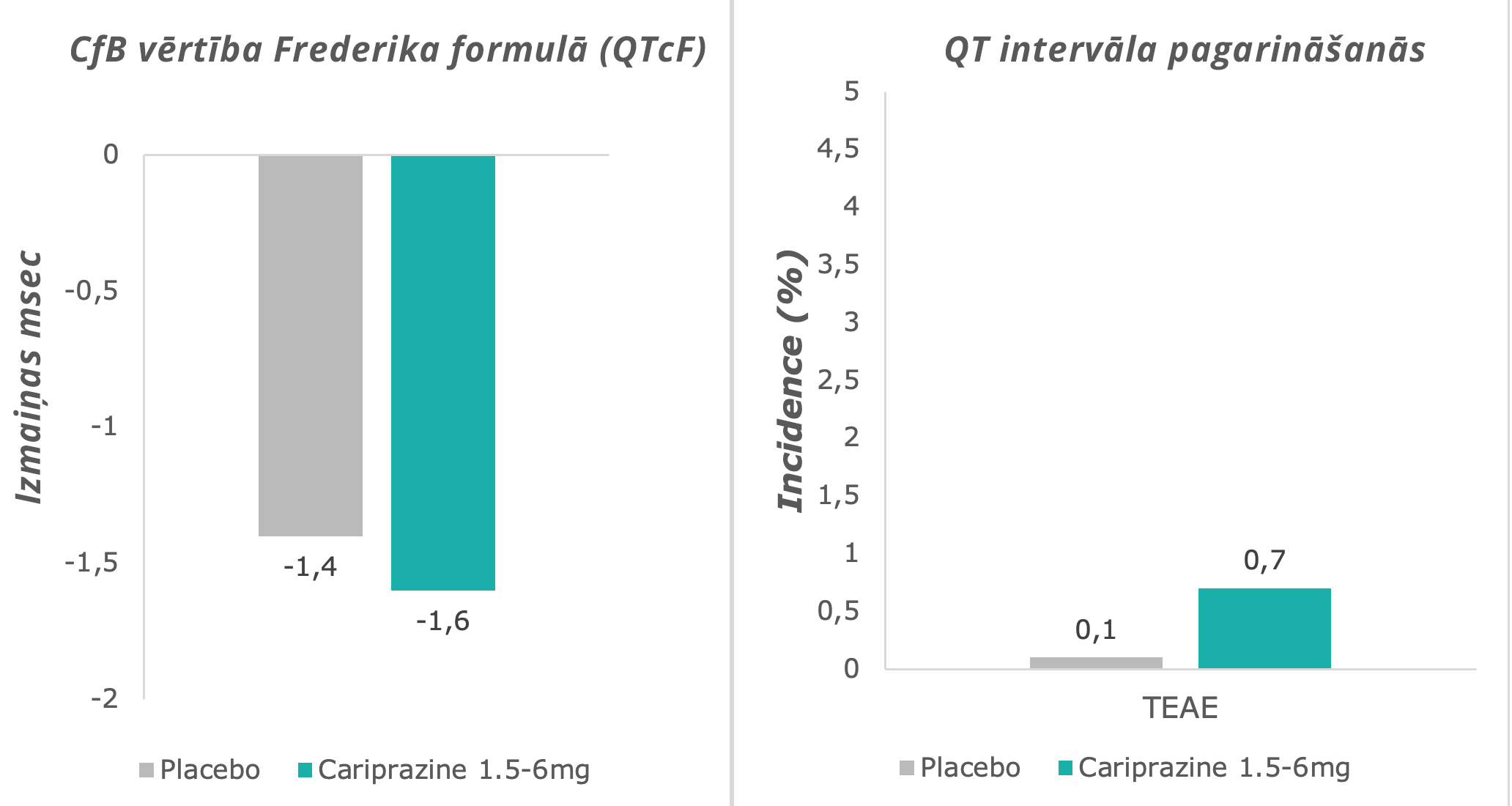
Potenciāli klīniski nozīmīgu QT intervāla pagarināšanos un ziņojumus par blakusparādībām kariprazīna grupā novēroja reti, tikpat bieži kā placebo grupā.7
Adaptēts no: Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021)
Medikamentu maiņa
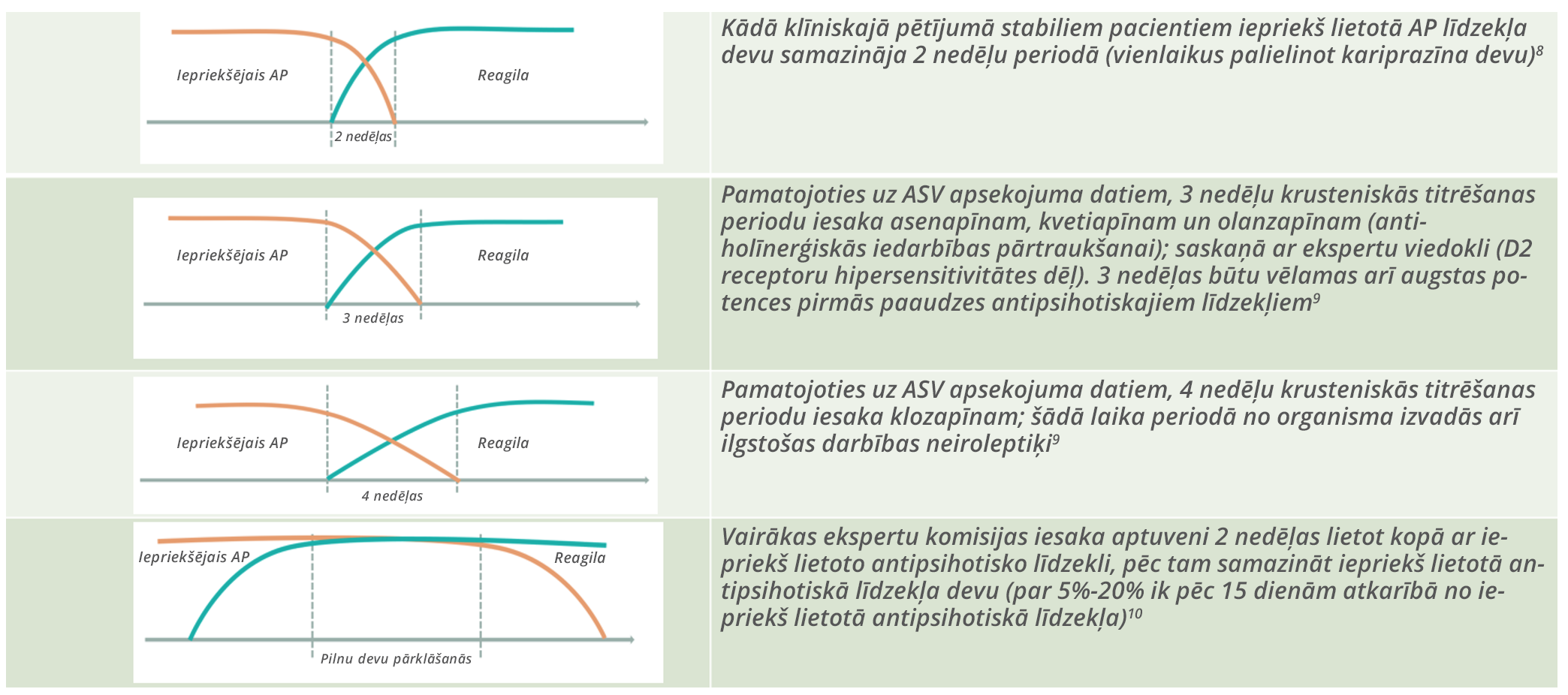
Neveiksmīgi ārstētiem pacientiem var būt indikācijas lēnākām medikamentu maiņas stratēģijām un pakāpeniskai krusteniskai titrēšanai.1 Stabiliem šizofrēnijas pacientiem par lēnāku devas palielināšanu uzskatāma kariprazīna devas palielināšana par 1,5 mg nedēļā.8 Mainot medikamentus stabiliem pacientiem, iepriekš lietotā antipsihotiskā līdzekļa devu ieteicams samazināt jebkurā laikā (1 nedēļa9, 2 nedēļas8, 3 nedēļas9) 4 nedēļu periodā9 vai pat kādu laiku turpināt to lietot pilnā devās.10
Atsauces
- Bobo, W. Switching Antipsychotics: Why, When, and How? Psychiatr. Times 30, (2013).
- Chacón, F., Mora, F., Gervás-Ríos, A. & Gilaberte, I. Efficacy of lifestyle interventions in physical health management of patients with severe mental illness. Ann. Gen. Psychiatry 10, 22 (2011).
- Park, Y. W., Kim, Y. & Lee, J. H. Antipsychotic-Induced Sexual Dysfunction and Its Management. World J. Mens. Health 30, 153 (2012).
- Muench, J. & Hamer, A. M. Adverse effects of antipsychotic medications. Am. Fam. Physician 81, 617–622 (2010).
- Hansen, T. E., Snyder, K., Messamore, E. & Hoffman, W. F. Metabolic side effects of antipsychotic medications: Clinical laboratory implications. Lab. Med. 35, 625–627 (2004).
- Nasrallah, H. A. et al. The safety and tolerability of cariprazine in long-term treatment of schizophrenia: A post hoc pooled analysis. BMC Psychiatry 17, 1–13 (2017).
- Barabássy, Á. et al. Safety and Tolerability of Cariprazine in Patients with Schizophrenia: A Pooled Analysis of Eight Phase II/III Studies. Neuropsychiatr. Dis. Treat. 17, 957–970 (2021).
- Németh, G. et al. Cariprazine versus risperidone monotherapy for treatment of predominant negative symptoms in patients with schizophrenia: a randomised, double-blind, controlled trial. Lancet 389, 1103–1113 (2017).
- Stahl, S. M. Prescriber’s Guide: Antipsychotics (Stahl’s Essential Psychopharmacology). (Cambridge University Press, 2017).
- Fagiolini, A., Brugnoli, R., Di Sciascio, G., De Filippis, S. & Maina, G. Switching antipsychotic medication to aripiprazole: Position paper by a panel of Italian psychiatrists. Expert Opin. Pharmacother. 16, 727–737 (2015).
AGRĪNS ŠIZOFRĒNIJAS SĀKUMS AGRĪNS ŠIZOFRĒNIJAS SĀKUMS
Šis ir ziņojums par gadījumu, kurā aprakstīta 52 nedēļu kariprazīna terapijas shēma, kas seko iespaidīgajam Šis ir ziņojums par gadījumu, kurā aprakstīta 52 nedēļu kariprazīna terapijas shēma, kas seko iespaidīgajam
vēl…AKATĪZIJA…KĀDĒĻ MŪS TĀ UZTRAUC? AKATĪZIJA…KĀDĒĻ MŪS TĀ UZTRAUC?
Akatīzija ir bieži sastopama blakusparādība, lietojot antipsihotiskos līdzekļus. Tas ir kustību traucējums vai ekstrapiramidāls sindroms (EPS), kam raksturīgi Akatīzija ir bieži sastopama blakusparādība, lietojot antipsihotiskos līdzekļus. Tas ir kustību traucējums vai ekstrapiramidāls sindroms (EPS), kam raksturīgi
vēl…