Pāreja uz Reagila
- Pacientiem ar akūtiem simptomiem vai pacientiem, kuri saņēma iepriekšējos antipsihotiskos medikamentus lielās devās, ieteicama straujāka titrēšana, palielinot dienas devu par 1.5 mg ik dienas.7-10
- Ir pierādīta pakāpeniskas savstarpējas titrēšanas drošība un efektivitāte pacientiem ar stabiliem negatīvajiem simptomiem. Šie pacienti var būt īpaši labi piemēroti kariprazīna lietošanai, jo pieradīts, ka, lietojot kariprazīnu, šajā simptomu grupā novēro nozīmīgākus uzlabojumus salīdzinājumā ar citiem antipsihotiskajiem medikamentiem.4,5
- Pārejot uz tādu daļēju agonistu kā kariprazīns, piemērota var būt arī dažu nedēļu pilnu devu pārklāšanās pirms iepriekšējā antipsihotiskā medikamenta devas pakāpeniskas samazināšanas.10-12
Šajā sadaļā
Kāpēc pacientam vajadzētu pāriet uz ārstēšanu ar citu antipsihotisko medikamentu?
Šizofrēnijas ārstēšanas mērķis ir atveseļošanās, kas ietver simptomu remisiju līdz ar adekvātām pašaprūpes spējām, spēju funkcionēt gan sabiedrībā, gan profesionāli, kā arī saglabāt ārstēšanas rezultātus un novērst atkārtotus slimības paasinājumus.1 Lai sasniegtu labus ārstēšanas rezultātus, antipsihotiskajiem medikamentiem ir jāsamazina akūtie simptomi, jāpanāk atbildes reakciju un remisiju ar minimālām, viegli panesamām nevēlamajām blakusparādībām. Tas sekmētu pacientu līdzestību ārstēšanas plānam.2 Lēmums pāriet uz citu antipsihotisko medikamentu parasti ir pamatots ar simptomu vai panesamības problēmām stabiliem pacientiem. Piemēram, reziduālie simptomi, uzbudinājums, garastāvokļa traucējumi, nepārejoši negatīvie simptomi un kognitīvie traucējumi, nepietiekama psihosociālo un funkcionālo spēju uzlabošanās vai sagaidāms atkārtots slimības paasinājums var izraisīt nepieciešamību mainīt zāles. Pacientiem ar stabilu slimības gaitu, tādas apgrūtinošas blakusparādības kā ķermeņa masas pieaugums, slikta dūša, miegainība vai metabolas problēmas arī var kalpot par iemeslu pārejai uz citu antipsihotisko medikamentu.3
Pāreja uz kariprazīnu
Klīnicisti var izlemt par kāda antipsihotiskā medikamenta nomaiņu uz kariprazīnu. Pacienti ar noturīgiem negatīvajiem simptomiem var būt īpaši labi piemēroti kariprazīna lietošanai, jo pierādīts, ka, lietojot, kariprazīnu, šajā simptomu grupā4,5 novēro nozīmīgākus uzlabojumus salīdzinājumā ar citiem antipsihotiskiem medikamentiem.4,6
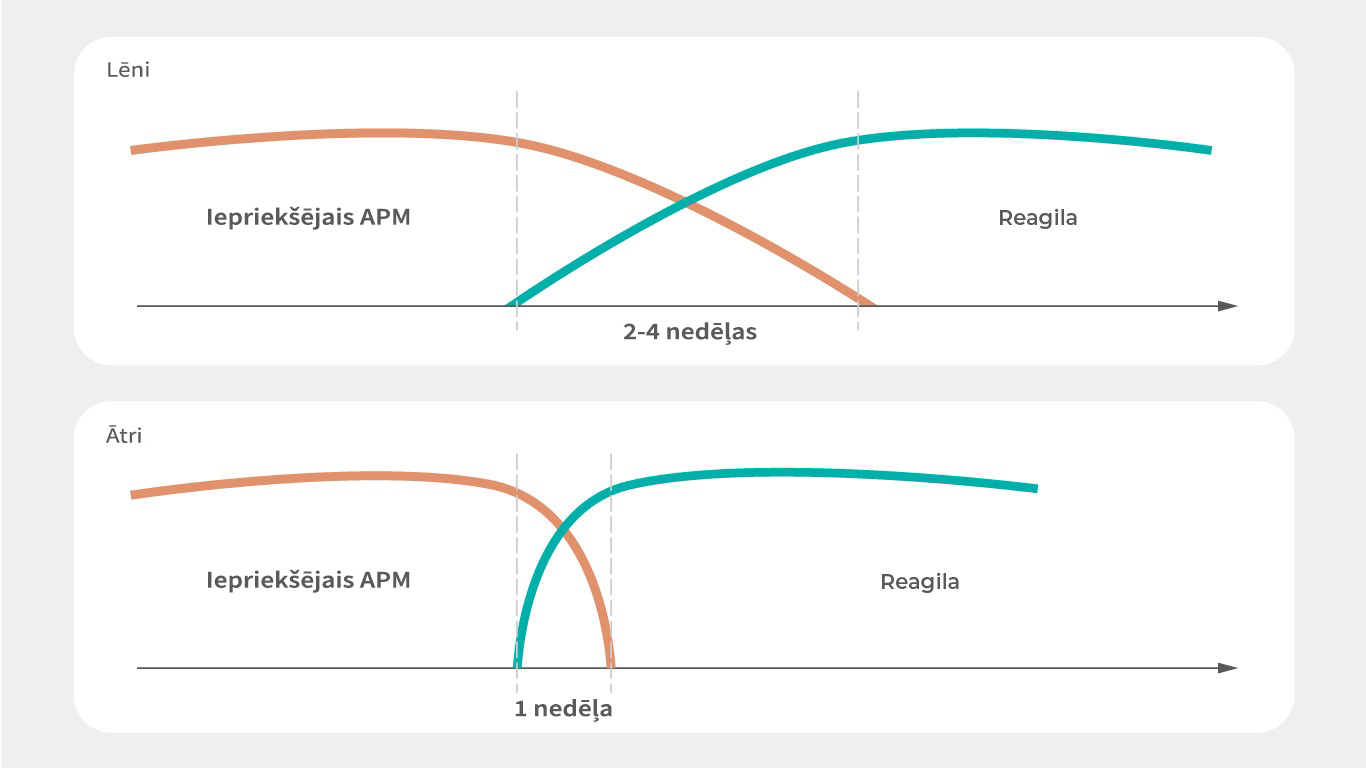
Pārejot uz kariprazīnu, iespējams piemērot dažādas stratēģijas, taču kariprazīna negatīvo simptomu pētījumā pakāpeniska savstarpēja titrēšana ir pierādīta kā droša un efektīva.4 Šajā pētījumā pacientu ārstēšana ar esošo antipsihotisko medikamentu tika saglabāta nemainīga 4 nedēļu ievadperiodā. Pirmajā dubultaklajā ārstēšanas posmā, titrējot līdztekus tika paaugstināta kariprazīna deva, un titrējot samazināta esošā antipsihotiskā medikamenta deva. Pakāpeniskā savstarpējā titrēšanā kariprazīna terapija tika uzsākta ar 1.5 mg/d 6 dienas, tam sekoja kariprazīna devas palielināšana līdz 3 mg/d no 7. līdz 13. dienai un kariprazīna devas palielināšana līdz 4.5 mg/d 14.dienā. Iepriekšējā antipsihotiskā medikamenta lietošana tika pārtraukta 14. dienā, līdz tam pakāpeniski samazinot tā devu. Vienlaikus kariprazīna deva tika palielināta. Iepriekšējā antipsihotiskā medikamenta samazināšana, titrējot tā devu, varēja tikt pagarināta maksimāli līdz 4 nedēļām, ja pastāvēja psihotiskās simptomātikas pasliktināšanās vai atcelšanas simptomu risks.4
Savstarpēja titrēšana, pārejot uz kariprazīnu
Lai gan negatīvo simptomu pētījumā4 ir pierādīts lēnas pakāpeniskas savstarpējās titrēšanas drošums un efektivitāte pacientu populācijā ar stabiliem šizofrēnijas simptomiem, pastāv arī citas stratēģijas pārejai uz kariprazīnu, kuras var būt piemērotas citās situācijās.3 Piemēram, pacientiem ar akūtiem simptomiem vai pacientiem, kuri saņēma iepriekšējos antipsihotiskos medikamentus lielās devās, ieteicama straujāka titrēšana, palielinot devu par 1.5 mg ik dienas.7-10 Tāpat optimāls iepriekšējā antipsihotiskā medikamenta titrēšanas temps, samazinot tā devu, var atšķirties, ņemot vērā tā pusizvades periodu un paredzamos riskus, ko var izraisīt dopamīna receptoru hipersensibilizācija vai antiholīnerģiskais atcelšanas sindroms.3,10
Pacientiem ar stabiliem simptomiem var piemērot lēnu titrēšanas grafiku, savukārt pacientu ar akūtiem simptomiem stāvokli var uzlabot straujāka zāļu titrēšana4,7-10
Atsauce: Adptēts no Stahl, S. M. Stahl ’ s Essential Psychopharmacology: Prescriber’s Guide. Cambridge University Press. (2017)10
Iepriekšējo zāļu devas samazināšana, to titrējot, pārejā uz kariprazīnu
Kad notiek pāreja uz kariprazīnu, iepriekšējā antipsihotiskā medikamenta receptoru profils var ietekmēt devas samazināšanas titrēšanas grafiku. Atkarībā no situācijas, var tikt pielietotas dažādas stratēģijas, bet vissvarīgākais ir iesaistīto zāļu farmakokinētikas un farmakodinamikas principu pārzināšana un ārstēšana, balstoties klīnisko pieredzi.3
Pārejā uz kariprazīnu var būt noderīgas rekomendācijas un vadlīnijas, kuras pamatotas ar klīniskajiem datiem par pāreju no iepriekš lietotā antipsihotiskā medikamenta uz aripiprazolu, dopamīna D2/D3 receptoru daļēju agonistu, kuram ir kariprazīnam salīdzinoši līdzīgs farmakoloģiskais raksturojums. Veikta literatūras izpēte, lai identificētu rekomendācijas un vadlīnijas, mainot zāles pārejai uz aripiprazolu, tādējādi cenšoties sniegt piemēru kariprazīna situācijai.
Ekspertu vienprātīgs viedoklis (consensus) Prototipa piemērs kariprazīnam
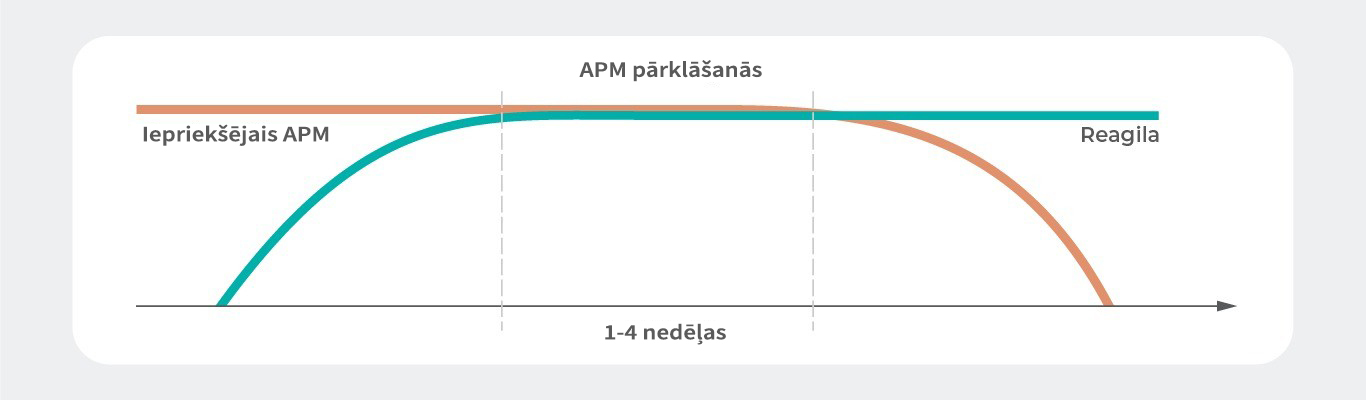
Nesen publicēti divi ekspertu viedokļu saskaņošanas dokumenti, kuri papildina ar vērtīgu informāciju pieejamos literatūras datus par pāreju uz aripiprazolu. Psihiatrijas ekspertu grupas no Turcijas (2018)11 un Itālijas (2015)12 rekomendējušas aripiprazola devas titrējot palielināt, vienlaikus apmēram 2 nedēļas turpinot iepriekšējo antipsihotiskā medikamenta terapiju, un pēc tam, titrējot samazināt iepriekšējā antipsihotiskā medikamenta devu (5%-20% katru dienu 15 dienas atkarībā no iepriekšējā antipsihotiskā medikamenta). Šī pilnu devu pārklāšanās stratēģija atbilst arī Lielbritānijas multidisciplinārās ekspertu grupas 2007.gadā rekomendētajai stratēģijai.13
Pilnu devu pārklāšanās stratēģija tiek bieži rekomendēta pārejai no viena antipsihotiskā medikamenta uz citu11-13
Atsauce: Adaptēts no Veznedaroglu, B., Dilbaz, N., Uzun, O. & Isik, E. TARC: Turkish aripiprazole consensus report- Aripiprazole use and switching from other antipsychotics to aripiprazole- consensus recommendations by a Turkish multidisciplinary panel. Ther. Adv. Psychopharmacol. 8, 271–285 (2018)11
Pāreja no viena antipsihotiskā medikamenta uz citu, kas var radīt sarežģījumus
Dažkārt pāreja uz kariprazīnu var būt sarežģīta antipsihotiskā medikamenta, kura lietošanu pārtrauc, receptoru profila dēļ. Svarīgi zināt, ka pāreja no noteiktām zālēm var radīt simptomus vai nevēlamas blakusparādības. Klīnicistiem jāpielieto pakāpeniskas savstarpējas titrēšanas stratēģijas, lai mazinātu sarežģījumus, kas saistīti ar iepriekšējo zāļu lietošanas pārtraukšanu, kā arī, lai dotu pacientiem pietiekami daudz laika, lai pierastu pie zālēm, kuru lietošana uzsākta.3
Piemēram, ja pacients pāriet no zālēm ar spēcīgām antihistamīnerģiskām vai antiholinerģiskām īpašībām (piem., klozapīns, olanzapīns vai kvetiapīns), iespējams, ka pārstimulēti un/vai kairināti receptori var veicināt histamīnerģisku vai holinerģisku aktivitāti.10 Šādos gadījumos lēni titrējot samazina devu, tādējādi mazinot atsitiena fenomena radīto simptomu risku (piem., uzbudinājums, bezmiegs, trauksme, nemiers, EPS, akatīzija).3,10 Līdzīgi, pārejot no tādām spēcīgām antidopamīnerģiskām zālēm kā risperidons, haloperidols vai paliperidons uz daļēju D2 agonistu, var attīstīties psihoze vai uzbudinājums, kas, iespējams, ir no D2 receptoru hipersensibilizācijas un/vai pārstimulācijas.14 Šādos gadījumos jāapsver lēna devas samazināšana titrējot. Pārtraucot medikamentu ar centrālo muskarīna receptoru blokādi, var rasties uzbudinājums, apjukums, psihoze, bezmiegs, nemiers un EPS/akatīzija, savukārt noņemot serotonīna blokādi var rasties nemiers, EPS/akatīzija, kā arī iespējama psihoze un samazināta apetīte.14
Personalizēta pārejas stratēģija var būt vislabākais risinājums
Ņemot vērā visus aspektus, mainot vienu antipsihotisko medikamentu uz citu, jebkuru pārklāšanās un devu samazināšanas stratēģiju nepieciešams pielāgot individuāli pacientam un individuāli katram iesaistītajam antipsihotiskajam līdzeklim.3 Jāņem vērā pacienta atbildes reakcija un slimības vēsture, tostarp, saslimšanas stadija, simptomu smagums.
Klīniskajos pētījumos ar stabiliem pacientiem pierādīts pakāpeniskas savstarpējās titrēšanas stratēģijas, pārejot no cita antipsihotiskā medikamenta uz kariprazīnu, drošums un efektivitāte.4 Tomēr, līdzīgi tam kā rekomendējušas ekspertu viedokļu saskaņošanas grupas, pārejot uz tādu daļēju agonistu kā kariprazīns, iespējams arī piemērot pilnu devu pārklāšanās dažu nedēļu periodu, pirms titrējot samazināt iepriekšējā antipsihotiskā medikamenta devu, kuru pēc tam pārtrauc lietot.11-13
Atsauces
- Haller, C. S., Padmanabhan, J. L., Lizano, P., Torous, J. & Keshavan, M. Recent advances in understanding schizophrenia. F1000Prime Rep. 6, 1–11 (2014).
- Kahn, R. S. et al. Schizophrenia. Nat. Rev. Dis. Prim. 1, 1–23 (2015).
- National Health Institute Humber. Guidelines for Antipsychotic Medication Switches. (2000).
- Németh, G. et al. Cariprazine versus risperidone monotherapy for treatment of predominant negative symptoms in patients with schizophrenia: a randomised, double-blind, controlled trial. Lancet 389, 1103–1113 (2017).
- Fleischhacker, W. et al. The efficacy of cariprazine in negative symptoms of schizophrenia: Post hoc analyses of PANSS individual items and PANSS-derived factors. Eur. Psychiatry 58, 1–9 (2019).
- Earley, W. et al. Efficacy of cariprazine on negative symptoms in patients with acute schizophrenia: A post hoc analysis of pooled data. Schizophr. Res. 204, 282–288 (2019).
- Durgam, S. et al. An evaluation of the safety and efficacy of cariprazine in patients with acute exacerbation of schizophrenia: A phase II, randomized clinical trial. Schizophr. Res. 152, 450–457 (2014).
- Durgam, S. et al. Cariprazine in acute exacerbation of schizophrenia: A fixed-dose, phase 3, randomized, double-blind, placebo- and active-controlled trial. J. Clin. Psychiatry 76, e1574-82 (2015).
- Kane, J. M. et al. Efficacy and Safety of Cariprazine in Acute Exacerbation of Schizophrenia: Results from an International, Phase III Clinical Trial. J. Clin. Psychopharmacol. 35, 367–373 (2015).
- Stahl, S. M. Stahl ’ s Essential Psychopharmacology: Prescriber’s Guide. (Cambridge University Press, 2017).
- Veznedaroglu, B., Dilbaz, N., Uzun, O. & Isik, E. TARC: Turkish aripiprazole consensus report- Aripiprazole use and switching from other antipsychotics to aripiprazole- consensus recommendations by a Turkish multidisciplinary panel. Ther. Adv. Psychopharmacol. 8, 271–285 (2018).
- Fagiolini, A., Brugnoli, R., Di Sciascio, G., De Filippis, S. & Maina, G. Switching antipsychotic medication to aripiprazole: Position paper by a panel of Italian psychiatrists. Expert Opin. Pharmacother. 16, 727–737 (2015).
- Sullivan, G. et al. Practical prescribing with aripiprazole in schizophrenia: Consensus recommendations of a UK multidisciplinary panel. Curr. Med. Res. Opin. 23, 1733–1744 (2007).
- Correll, C. U. From receptor pharmacology to improved outcomes: Individualising the selection, dosing, and switching of antipsychotics. Eur. Psychiatry 25, S12-21 (2010).
- Reagila SmPC.
European Psychiatry
Correll CU. From receptor pharmacology to improved outcomes: individualising the selection, dosing, and switching of antipsychotics. Eur Psychiatry 2010;25(Suppl 2):S12-21.
REAGILA SĀKUMA DEVAS REAGILA SĀKUMA DEVAS
REAGILA ir indicēta šizofrēnijas ārstēšanai pieaugušiem pacientiem. Tā aptver visus šizofrēnijas simptomu veidus, ieskaitot pozitīvos, negatīvos, kognitīvos, REAGILA ir indicēta šizofrēnijas ārstēšanai pieaugušiem pacientiem. Tā aptver visus šizofrēnijas simptomu veidus, ieskaitot pozitīvos, negatīvos, kognitīvos,
vēl…REAGILA UN MIJIEDARBĪBA AR CITĀM... REAGILA UN MIJIEDARBĪBA AR CITĀM...
Kariprazīns metabolizējās divās farmakoloģiski aktīvās daļās: desmetilkariprazīnā (DCAR) un didesmetilkariprazīnā (DDCAR). Šis metabolisms notiek ar enzīmu Kariprazīns metabolizējās divās farmakoloģiski aktīvās daļās: desmetilkariprazīnā (DCAR) un didesmetilkariprazīnā (DDCAR). Šis metabolisms notiek ar enzīmu
vēl…